AEX
1.0600


"On est un service associé à la mort, mais plein de vie": en soins palliatifs, le confort, la relaxation et l'accompagnement des patients en fin de vie sont les priorités des soignants. Jusqu'à ce que la mort s'invite.
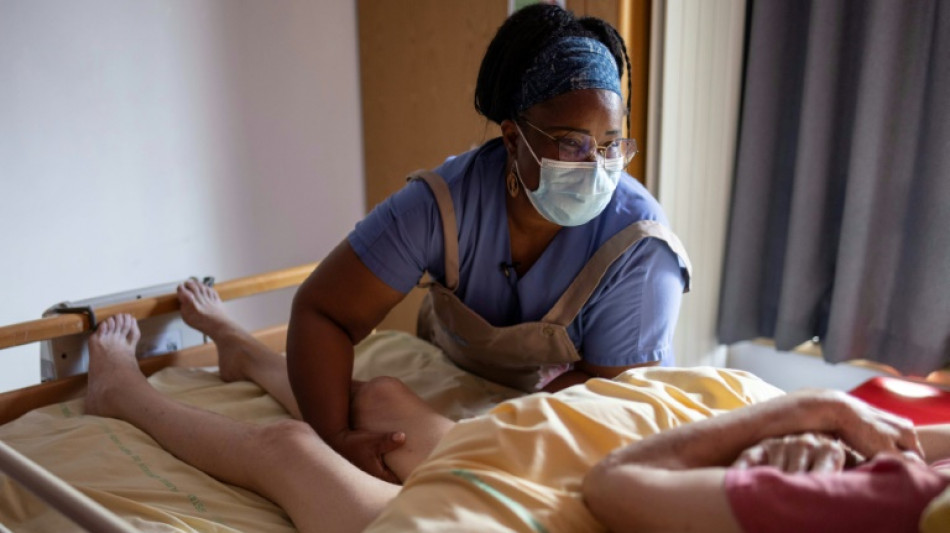
Derrière les portes rouges du service de soins palliatifs de l'hôpital Bretonneau, dans le nord de Paris, des patients, le plus souvent atteints de maladies incurables et en arrêt de traitement, se réveillent, regardent la télévision ou appellent leurs proches, en attendant leurs soins.
"Il faut prendre la vie du bon côté, tant qu'il en reste", sourit timidement Gisèle (qui a souhaité taire son nom), patiente de 85 ans atteinte d'une leucémie.
Fraîchement arrivée dans le service, elle s'y sent "très bien". "On s'occupe tout de suite de nous", confie-t-elle à l'AFP. "J'accepte toutes les activités, si ça peut me faire du bien".
Ce mercredi, elle s'initie avec deux soignantes à l'aromathérapie, qui lui rappelle les moments partagés avec sa petite-fille de 13 ans, "quand on comparait les odeurs des parfums" en boutique.
Après avoir senti plusieurs mélanges d'huiles essentielles, elle fabriquera, avec les soignants, son "stick" qui pourra calmer ses nausées et qu'elle conservera près d'elle toute la journée. "La différence avec les médicaments, c'est qu'elle peut s'en servir dès qu'elle en ressent le besoin", détaille son infirmière, Sandrine Monot.
- "Toujours un projet de vie" -
D'autres activités, comme la musicothérapie, des massages de relaxation ou encore des "repas thérapeutiques" --partagés entre soignants qui ont ôté leur blouse, patients et familles-- ont été développées. "On est un service associé à la mort, mais plein de vie", souligne Marie-Ange Filopon, infirmière.
Les soins palliatifs sont "le champ des possibles" pour les patients, l'objectif étant d'accéder "à toutes (leurs) demandes" et de créer des "moments privilégiés". "Il y a toujours un projet de vie, même à court terme", témoigne Catia Da Silva, cadre de santé.
Les soignants côtoient régulièrement la mort: 80% des patients admis n'en ressortent pas, explique Virginie Fossey-Diaz, médecin cheffe de service.
En moyenne, les personnes admises y séjournent 18 jours. "Mais cela peut varier, de quelques heures à trois mois", explique-t-elle. Pour l'équipe, l'idéal est d'avoir "le temps d'accompagner les patients" mais aussi leur famille.
"Je ne veux pas mourir moi, je ne me considère pas comme une mourante", soupire Gisèle. Auparavant toujours en bonne santé, elle n'a jamais réfléchi à sa mort. "J'attends", dit-elle simplement.
Le service, géré par l'Assistance publique-Hôpitaux de Paris, compte normalement 20 lits, mais faute de médecins formés à la pratique des soins palliatifs, la moitié est temporairement fermée.
- Savoir entendre -
Le débat sur la fin de vie en France a été relancé en septembre, par un avis du Comité consultatif d'éthique ouvrant la voie à la mise en place d'une "aide active à mourir". L'euthanasie et le suicide assisté sont légaux dans des pays voisins comme la Belgique ou la Suisse.
Pour Virginie Fossey-Diaz, la loi Claeys-Leonetti (2016) a "fait énormément avancer" la prise en charge et les possibilités d'accompagnements en fin de vie "mais reste méconnue". Cette médecin appelle à "développer davantage les unités de soins palliatifs", les accompagnements seraient alors "plus nombreux et de meilleure qualité".
Il est "très rare" que des personnes "en très grande souffrance réclament l'euthanasie" mais "il faut savoir les entendre", explique Jelena Rosic, psychologue au sein de l'unité. Souvent, "on n'a pas épuisé toutes les solutions possibles" pour le bien-être du patient.
Une convention citoyenne, composée de 150 personnes, va se réunir du 9 décembre à la mi-mars pour réfléchir à un éventuel changement de la loi.
"Pour mieux appréhender les réalités de la fin de vie", la Société française d'accompagnement et de soins palliatifs (Sfap) propose de prévoir pour chacun des membres de cette convention une immersion d'un ou deux jours en soins palliatifs.
(F.Schuster--BBZ)